Uma condição patológica caracterizada por alterações escamosas e nodulares na pele e nas unhas é chamada de psoríase. Dermatologistas estão envolvidos no diagnóstico e tratamento da doença.
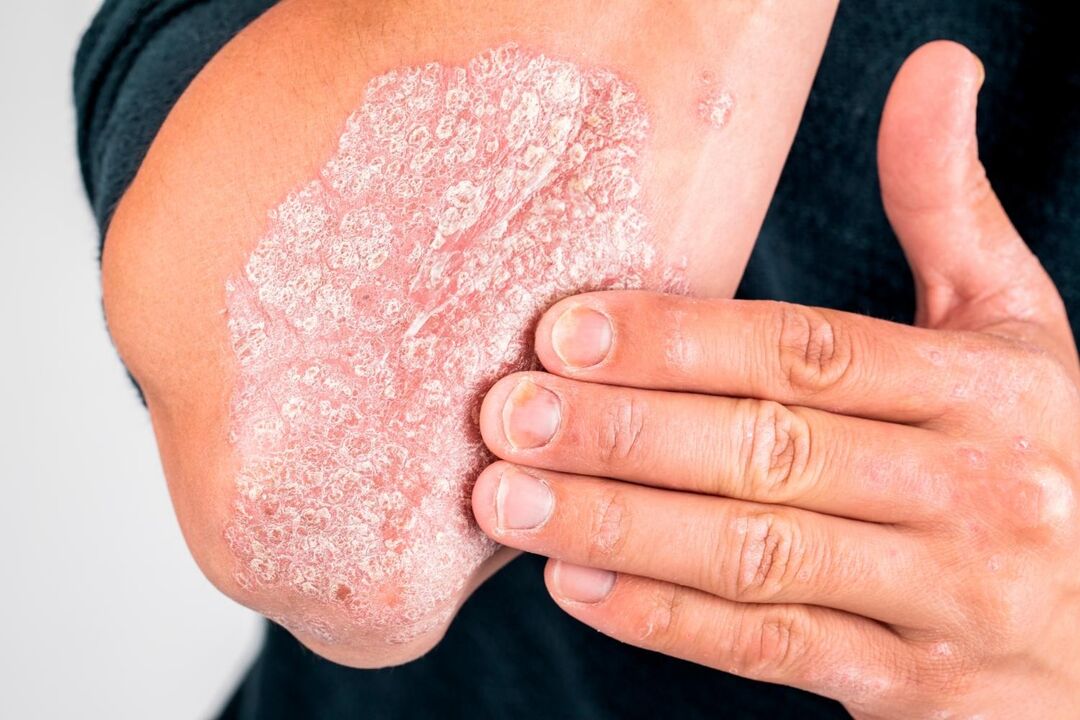
A psoríase é uma doença crônica da pele e das unhas em que uma erupção de nódulos rosados e escamas prateadas aparece na pele. Normalmente, os nódulos se fundem em grandes placas, ao redor das quais a pele é rapidamente coberta por escamas. Com o desenvolvimento prolongado da doença, é possível que haja danos nas articulações, acompanhados de mobilidade prejudicada e dores constantes. Diferentes formas de psoríase diferem no grau de dano à pele: o paciente pode ter apenas manchas sutis no couro cabeludo ou grandes placas em diferentes partes do corpo. A probabilidade de desenvolver complicações da psoríase também depende de muitos fatores. Esta doença é especialmente perigosa para mulheres grávidas, pois a forma pustulosa da doença pode causar aborto espontâneo.
sobre a doença
A psoríase é uma das doenças de pele mais comuns. Os primeiros sintomas de alterações cutâneas ocorrem geralmente entre os 18 e os 35 anos. Freqüentemente, a psoríase ocorre no contexto de distúrbios cardiovasculares, doença de Crohn e depressão. Aproximadamente 30% dos pacientes desenvolvem danos nas articulações (artrite). É impossível eliminar a causa raiz da psoríase, no entanto, a terapia sintomática pode aliviar significativamente o curso da doença.
tipos de psoríase
Dependendo dos sintomas predominantes, vários tipos de psoríase são distinguidos:
- placa: caracterizada pelo aparecimento de placas clássicas cobertas por escamas prateadas; localização preferencial: cotovelos, joelhos, tronco, couro cabeludo;
- em forma de lágrima: a principal manifestação são nódulos rosa-alaranjados que variam em tamanho de 1 a 10 mm;
- psoríase ungueal: as placas ungueais são predominantemente afetadas;
- psoríase de grandes dobras: erupções cutâneas ocorrem nas axilas, nas dobras do pescoço, nos órgãos genitais e em outros locais com fricção excessiva; esta forma é mais comum em pessoas obesas;
- psoríase da cabeça: o couro cabeludo é afetado;
- psoríase artropática (artrite psoriática): as articulações são afetadas;
- psoríase pustular: várias pequenas vesículas com pus aparecem na pele do paciente;
- eritrodermia psoriática: além da erupção cutânea, há uma vermelhidão pronunciada da pele na área da erupção.
Sintomas da psoríase
Na maioria das vezes, as placas aparecem no antebraço, perna, umbigo e couro cabeludo. A forma pustulosa da psoríase é caracterizada pela formação de bolhas cheias de pus na pele. Em determinados períodos, muitos pacientes experimentam uma mudança na cor e na estrutura das unhas. Danos nas escamas da pele levam ao aparecimento de sangramento pontual. Os pacientes também se queixam de coceira na pele. As mudanças na pele desaparecem e reaparecem periodicamente.
Outros sintomas e sinais:
- o aparecimento de manchas vermelhas na área das dobras cutâneas;
- erupções cutâneas abundantes ocorrem após doenças infecciosas e estresse;
- ligeiro aumento da temperatura corporal;
- o aparecimento de novas erupções cutâneas nos meses de inverno;
- dor nas articulações;
- mobilidade prejudicada na área da articulação afetada;
- secura e hipersensibilidade da pele.
A reabsorção das placas geralmente começa na parte central, de modo que os elementos psoriáticos adquirem uma forma anular ou semelhante a uma guirlanda. A despigmentação temporária (pseudo leucoderma) permanece nos locais das erupções cutâneas resolvidas. Durante os períodos de remissões incompletas, placas individuais de "serviço" podem permanecer em certas áreas da pele (mais frequentemente na área das articulações do cotovelo e joelho).
Os tipos mais graves de psoríase são a eritrodermia psoriática e a psoríase artropática.
No eritroderma psoriático, toda (ou quase toda) a pele está envolvida no processo patológico. A pele torna-se tensa, áspera, infiltrada, de coloração avermelhada, com abundante descamação lamelar grande e pequena na superfície. Os gânglios linfáticos periféricos aumentam, a temperatura subfebril aparece, o estado geral dos pacientes é perturbado, são observadas alterações no sangue (leucocitose, ESR elevado), urina (proteinúria). O desenvolvimento de eritrodermia é promovido por terapia irracional e irritante no estágio progressivo da psoríase.
A psoríase artropática é caracterizada por lesões predominantemente de pequenas articulações das mãos e pés, menos frequentemente do punho, tornozelo, intervertebrais, etc. , acompanhadas de dor intensa e inchaço das articulações, limitação de sua mobilidade e deformidades. A radiografia revela lise das falanges distais dos dedos e alterações nas articulações, semelhantes à artrite reumatoide. O teste de Waaler-Rose e o teste do látex são geralmente negativos. No sangue, leucocitose, ESR elevado, hipergamaglobulinemia. O envolvimento articular pode estar associado a lesões cutâneas ou ser isolado ao longo de vários anos.
Com todas essas formas de psoríase, é possível danificar as unhas na forma de placas ungueais perfuradas ("fenômeno do dedal"), sua turvação ou espessamento até a onicogrifose. O curso da doença é crônico e ondulado. A sazonalidade do processo geralmente é expressa - deterioração no inverno com melhora significativa no verão (tipo inverno), com menos frequência - vice-versa (tipo verão).
Causas da psoríase
Os mecanismos exatos da formação da psoríase ainda não são compreendidos. Acredita-se que seja uma doença autoimune na qual o sistema de defesa do corpo ataca erroneamente o tecido saudável. As células T e os neutrófilos necessários para combater patógenos podem começar a atacar as células da pele e as estruturas articulares. Nesse caso, ocorrem alterações características na pele, incluindo a formação de bolhas com um fluido inflamatório. A expansão dos vasos sanguíneos na área da inflamação é acompanhada por vermelhidão da pele. A doença autoimune pode ser causada por fatores hereditários.
Fatores de risco adicionais:
- infecções de pele. Em primeiro lugar, são infecções bacterianas causadas por estreptococos;
- danos na pele causados por cortes e queimaduras;
- estresse prolongado e fatores psicotraumáticos;
- alcoolismo e tabagismo;
- deficiência de vitamina D no organismo;
- tomar certos medicamentos, incluindo lítio e betabloqueadores;
- história familiar desfavorável. A descoberta da psoríase em um parente próximo do paciente indica a possibilidade de uma predisposição genética para esta doença;
- comprometimento adquirido ou congênito da imunidade. Pode ser infecção por HIV, AIDS ou outra condição.
Apesar da descoberta das supostas causas imunopatológicas da psoríase, a doença permanece pouco compreendida. Existe um grande número de doenças e características do estilo de vida que provocam a manifestação de fatores ocultos de predisposição a esta doença.
Diagnóstico de psoríase
Se aparecerem alterações na pele, você deve consultar um dermatologista. O médico de nossa clínica primeiro realiza um exame geral da pele para avaliar a natureza da erupção cutânea. A raspagem suave permite detectar pápulas descascadas e uma película fina sob os nódulos. Sob o filme, encontra-se uma superfície úmida da pele, propensa a pequenas hemorragias. Ao mesmo tempo, existem sinais atípicos de psoríase que se assemelham a outras doenças, por isso o médico precisa realizar diagnósticos instrumentais e laboratoriais.
- Análise de sangue. O dermatologista prescreve um exame de sangue venoso para descartar outras doenças e detectar sinais de psoríase. Na sala de tratamento, a enfermeira trata a pele da fossa cubital do paciente com anti-séptico, aplica um torniquete e tira sangue com uma seringa. Em nosso laboratório, os especialistas excluem antes de tudo a presença de fatores reumatóides. Na psoríase pustulosa, muitas vezes é encontrado um aumento na taxa de sedimentação de eritrócitos. Níveis elevados de ácido úrico são detectados;
- Exame do líquido das pústulas. O médico coleta o líquido em um recipiente estéril e envia o material para o laboratório. O exame microbiológico não revela cultura bacteriana, mas observa-se aumento do número de neutrófilos característico da psoríase;
- Biópsia de pele. O dermatologista prescreve este estudo para fazer um diagnóstico preciso para erupções cutâneas atípicas. Durante o procedimento, o médico trata a pele com antisséptico, anestesia e retira uma pequena área da pele com bisturi. O material tecidual é estudado no laboratório de nossa clínica por meio de microscopia. Os resultados permitem esclarecer a composição celular dos nódulos;
- Raio X da articulação afetada. O médico prescreve este estudo para determinar o tipo de artrite. Além disso, em complicações graves de psoríase artropática, é necessário diagnóstico de raios-X dos ossos;
- Raspagem da pele para descartar fungos. O médico limpa a superfície da pele e, com uma espátula especial, coleta várias escamas para exame microbiológico. Esta análise é necessária principalmente se as erupções cutâneas ocorrerem apenas na área do pé e das unhas.
Se necessário, é realizada uma consulta com um reumatologista.
Opinião de um 'expert
A psoríase é uma doença com muitas manifestações. Pode ser quase invisível ou causar sérios problemas de saúde. As complicações mais perigosas da psoríase são os danos nas articulações, que podem causar incapacidade no paciente. Além disso, a doença pode levar a distúrbios autoimunes, em particular doença de Crohn e colite ulcerosa, patologia metabólica, disfunção erétil em homens. As mulheres que sofrem de psoríase podem sofrer de infertilidade e aborto espontâneo. Para prevenir essas complicações, é necessário consultar um médico imediatamente após o aparecimento de sinais suspeitos e, com um diagnóstico já diagnosticado, seguir cuidadosamente todas as recomendações de um especialista.
Tratamento da psoríase
O principal objetivo do tratamento da psoríase é a terapia sintomática. Os pacientes precisam de medicamentos que reduzam a inflamação e evitem a formação de erupções cutâneas. Além da terapia medicamentosa, o dermatologista de nossa clínica prescreve necessariamente uma dieta especial para o paciente. A normalização do estilo de vida e a eliminação dos fatores de estresse podem reduzir a gravidade dos sintomas da psoríase.
Dependendo da situação, um dermatologista pode usar diferentes métodos para tratar a doença.
- Administração de corticosteróides. O dermatologista prescreve pomadas contendo esses medicamentos. Os efeitos benéficos dos corticosteróides incluem redução da inflamação nos tecidos e eliminação da coceira;
- Suplementos de vitamina D. As formas sintéticas desta vitamina retardam o crescimento das células da pele, evitando assim a formação de escamas e nódulos;
- Terapia com medicamentos contendo derivados da vitamina A. Um dermatologista prescreve pomadas à base de retinóides para reduzir a inflamação e a coceira. Esses medicamentos aumentam a sensibilidade da pele à luz, por isso deve-se usar protetor solar;
- Uso de inibidores de calcineurina. Estes são imunossupressores que reduzem a inflamação. O dermatologista prescreve agentes tópicos como o tacrolimus. Essas drogas são usadas em um curso curto para prevenir o desenvolvimento de efeitos colaterais e complicações;
- Tratamento da pele com ácido salicílico para eliminar as células mortas. Um dermatologista prescreve este medicamento junto com corticosteróides para tratamento complexo da pele;
- Usando um hidratante para eliminar a pele seca e coceira;
- Irradiação da pele com luz ultravioleta. Este método fisioterapêutico seguro de tratamento melhora o funcionamento da imunidade local. O médico seleciona uma dose individual de radiação para o paciente;
- Fototerapia. Este método envolve irradiação da pele usando dispositivos especiais. A fototerapia combina as tecnologias de terapia a laser e fotoquimioterapia;
- Punção articular na psoríase grave. O médico trata a pele no local da punção com um anti-séptico, anestesia os tecidos e insere uma agulha. Com a ajuda de uma seringa, os medicamentos são injetados na cavidade articular para reduzir o processo inflamatório.
O dermatologista controla todas as etapas do tratamento para obter o melhor resultado e prevenir complicações. Corticosteróides, retinóides e inibidores de calcineurina são usados estritamente sob a supervisão de um especialista.
Prevenção da psoríase
As recomendações do dermatologista de nossa clínica ajudarão a reduzir a gravidade das erupções cutâneas e a aliviar o curso da doença.
Prevenção das exacerbações da psoríase:
- aliviar a ansiedade e o estresse melhorando o sono, evitando café e tomando sedativos prescritos;
- exclusão da dieta de alimentos que contenham alérgenos;
- tratamento oportuno de doenças infecciosas da pele.
Reabilitação
A psoríase é uma doença crônica que não tem cura. As medidas de reabilitação visam prevenir as recaídas. Dependendo da forma da doença, podem ser prescritos fisioterapia, tratamento de spa, terapia de lama, banhos terapêuticos e outros procedimentos.
Perguntas e respostas
É possível tratar a psoríase com remédios populares?
Não existem métodos com eficácia comprovada. É importante não confiar em tipos duvidosos de tratamento, mas seguir as recomendações do médico assistente.
O estresse afeta o curso da psoríase?
Sim, situações estressantes podem agravar o curso da doença.
























